El aparato respiratorio es el responsable de aportar el oxígeno necesario para la respiración celular y eliminar el dióxido de carbono generado durante el metabolismo celular. Ambas moléculas son intercambiadas entre la sangre y el aire. También lleva a cabo otras funciones como aportar el aire para la emisión de sonidos, hace circular el aire sobre el epitelio olfativo de la cavidad nasal para permitir la olfacción, y también produce ciertas hormonas.
El aparato respiratorio está formado por una serie de conductos por cuyo interior circula el aire (Figura 1). Podríamos decir que empieza en la cavidad oral y nasal, puesto que ambas son vías aéreas por donde entra y sale aire. La cavidad nasal contiene el epitelio olfativo. La olfacción está muy relacionada con la respiración en los animales pulmonados y a veces el ritmo de respiración se altera para aumentar la captación y percepción de olores.
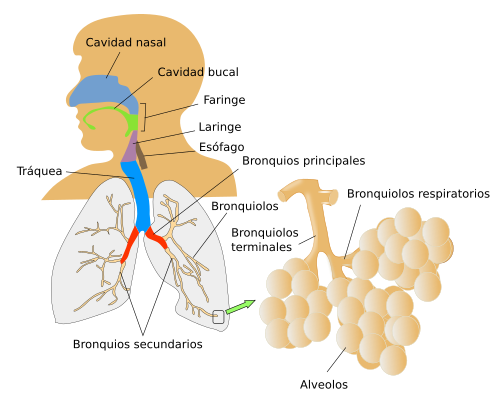
La faringe comunica las cavidades oral y nasal con la laringe. Actúa como zona de resonancia durante la emisión de sonidos. Además de ser una estructura conductora de aire, es el órgano de la fonación puesto que contiene las cuerdas vocales. La laringe comunica a la faringe con la tráquea.
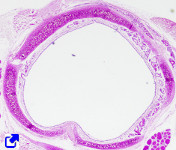
La tráquea es un una estructura tubular que empieza en la laringe y termina en la zona torácica donde se ramifica en dos conductos denominados bronquios principales o primarios. La tráquea está formada por una mucosa compuesta por epitelio pseudoestraficado ciliado y una lámina propia de tejido conectivo con muchas fibras elásticas. Más externamente está la submucosa que es tejido conectivo en el que aparecen las porciones secretoras de algunas glándulas con acinos fundamentalmente mucosos, aunque algunos son mixtos. Bajo la submucosa se encuentra cartílago hialino formando anillos incompletos que en cortes transversales (perpendiculares al eje mayor de la tráquea) aparecen en forma de semilunas. Estos anillos incompletos se distribuyen a lo largo de la tráquea. Entre los extremos de las semilunas pueden observarse células musculares. El cartílago aporta rigidez y elasticidad a la tráquea. La adventicia limita al cartílago en su parte externa.
Los bronquios principales son las dos primeras ramas de la tráquea. Éstos se ramifican a su vez en los bronquios secundarios y posteriormente en los broncopulmonares, según los lóbulos en que se divida cada pulmón. Los bronquios tienen la misma estructura histológica que la tráquea, pero cuando éstos entran en los pulmones los anillos de cartílago se sustituyen por placas irregulares de cartílago. A medida que van disminuyendo su diámetro, después de sucesivas ramificaciones, el cartílago se hace más escaso. También aumenta la capa de muscular liso. Cuando se aproximan al milímetro de diámetro el cartílago ya no se observa y entonces a los conductos se les llama bronquiolos. Además, los broquiolos carecen de glándulas.
Los bronquiolos dan lugar a los bronquiolos terminales, los cuales ya presentan alvéolos en sus paredes y hay una reducción de la altura de las células. Los broquiolos se convierte en los broquiolos respiratorios, y éstos últimos en los conductos y lagunas alveolares donde están la mayoría de los alvéolos pulmonares. En los bronquiolos se da la transición del epitelio pseudoestratificado a simple, que cambiará de simple cilíndrico a cúbico, hasta llegar a los alvéolos donde es simple plano. Las células caliciformes son muy escasas en los bronquiolos y no aparecen en los bronquiolos terminales.
Los alvéolos son la zona terminal de la cavidad aérea del aparato respiratorio. En ellos se produce el intercambio de gases. Están formados por una epitelio simple plano y rodeados por capilares sanguíneos. Los alvéolos comunican su interior con los espacios alveolares que son cavidades formadas por los propios alvéolos, o con conductos alveolares cuyas paredes también están formadas por alvéolos. Ambas estructuras se comunican con los bronquiolos.
Epitelio respiratorio
El epitelio respiratorio recubre todos los tractos respiratorios y cambia desde pseudoestratificado ciliado en la tráquea, pasando por prismático y cúbico ciliados simples, hasta simple plano en los alvéolos.
Los epitelios respiratorios nos protegen de patógenos, contaminantes y alérgenos mediante varios mecanismos: la capa de mucus y su desplazamiento por los cilios, el propio glicocálix de las células epiteliales y los complejos de unión que crean un barrera sellada. Los procesos asmáticos rompen este sellado y favorecen los procesos de invasión de patógenos o tóxicos, que de otra manera no podrían cruzar los epitelios respiratorios.
El glicocálix se puede extender hasta 150 nm desde la superficie y está presente en todas las células epiteliales del aparato respiratorio. Las funciones son varias, desde almacenar agua para mantener el mucus, hasta permitir que el mucus no se apelmace y así pueda ser movido por los cilios. El glicocálix físicamente bloquea partículas mayores que unos 100 nm de tamaño, incluyendo bacterias y muchos virus. Sin embargo, su función es todavía debatida.
El mucus liberado en la superficie del epitelio respiratorio tiene una función protectora y defensiva clara. El mucus forma una capa que se desplaza constantemente hacia la parte de la cavidad oral por la acción de los cilios de las células epiteliales. De esta manera sólo las moléculas muy pequeñas pueden atravesar esta capa, y las más grandes son arrastradas hacia afuera. Protege frente a patógenos y partículas potencialmente peligrosas. Está formado por agua, sales, lípidos y proteínas. Las propiedades de viscosidad, adhesividad y elasticidad depende de las mucinas, proteínas que se liberan y quedan libres o quedan adheridas al glicocálix. Hay 21 diferentes. Son secretadas por las células caliciformes o por las glándulas que se encuentran en los conductos respiratorios.
Los epitelios respiratorios tienen otra manera de proteger frente a patógenos, y es mediante la liberación de lisozimas, transferrinas y péptidos antimicrobianos. Las lisozimas pueden ser liberadas por las células serosas de las glándulas serosas y atacan a las bacterias. La transferrina liberada elimina el hierro, que es necesario para la proliferación bacteriana. El epitelio es capaz también de translocar inmunoglobulinas del tipo IgM e IgA.
En los conductos respiratorios hay hasta 40 tipos celulares en sus epitelios. El epitelio pulmonar se puede dividir en tres regiones con diferentes tipos de células epiteliales: la zona proximal cartilaginosa (tráquea y bronquios), zona distal de bronquiolos (bronquiolos, bronquiolos terminales y bronquiolos respiratorios) y los espacios de intercambio de gases.
La zona proximal está formada por epitelio pseudoestratificado columnar, que incluye células ciliadas, caliciformes, basales y “clubs”, además de las glándulas submucosas. Cada célula ciliada tiene de 200 a 300 cilios y representan más de la mitad de las células epiteliales. La porción distal tiene células “club” secretoras, neuroendocrinas y caliciformes. El epitelio alveolar tiene neumocitos tipo I (intercambiadores de gases; aplanados) y tipo II (productores de surfactante; cuboidales). Los neumocitos tipo II también actúan como células progenitoras de los neumocitos tipo I.
En los conductos cartilaginosos, las células madre son células basales que se encuentran sobre todo formando parte de las glándulas. Además, el epitelio del sistema respiratorio se puede dividir en epitelio de conducción y respiratorio. Las funciones son diferentes: el de conducción (pseudoestratificado columnar desde tráquea a bronquios y columnar-cuboidal en bronquiolos) sirve como defensa frente a patógenos gracias al moco que segregan las células caliciformes que contiene, y los cilios mueven el moco hacia la cavidad oral.
-
Bibliografía ↷
-
Davis JD, Wypych TP. 2021. Cellular and functional heterogeneity of the airway epithelium. Mucosal immunology. 14:978 – 990. DOI: 10.1038/s41385-020-00370-7.
Li F, He J, Cho Wc, Liu X. 2015. Diversity of Epithelial Stem Cell Types in Adult Lung. Stem cells interantional. 728307. DOI: 10.1155/2015/728307.
-
 Excretor
Excretor